وجوه متفاوت مفاهیم سلامت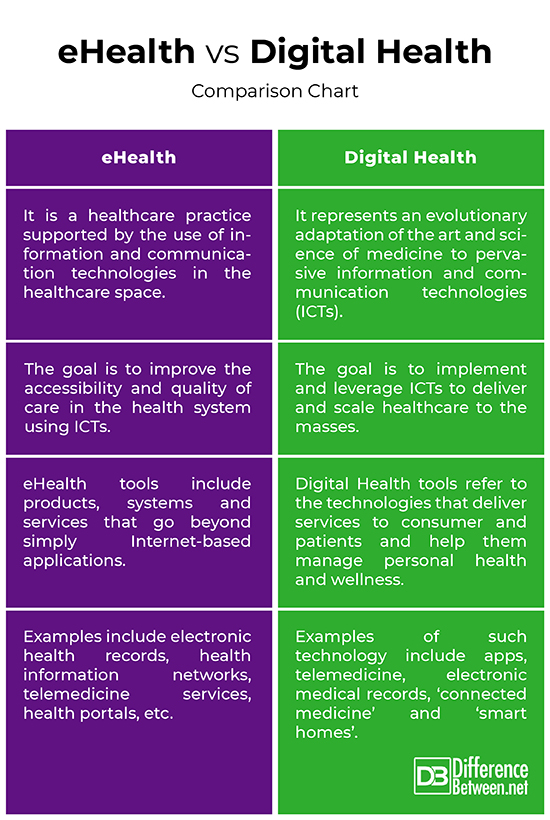 دیجیتال و سلامت الکترونیک
دیجیتال و سلامت الکترونیک
دکتر نیما اختردانش
پزشک عمومی و کارشناس ارشد مدیریت فنآوری اطلاعات پزشکی
مقدمه
در دو دهه اخیر، تحول دیجیتال در بخش سلامت منجر به شکلگیری مجموعهای از مفاهیم شده است که برخی از آنها بهطور نادرست بهجای یکدیگر به کار میروند. دو اصطلاح «سلامت الکترونیک» یا eHealth و «سلامت رقومی» یا Digital Health از مهمترین این موارد هستند. در متون تخصصی انفورماتیک پزشکی، این دو مفهوم نهتنها معادل هم نیستند، بلکه در سطوح مختلف تحول فناوری، مدلهای ارائه خدمات و نقشآفرینی زیستبوم سلامت قرار میگیرند. این متن با بررسی ادبیات معتبر بینالمللی به تحلیل دقیق این تفاوتها میپردازد.
1) تعریف سلامت الکترونیک
سلامت الکترونیک در دهه ۱۹۹۰ و اوایل ۲۰۰۰ با تمرکز بر دیجیتالیسازی فرآیندهای موجود در نظام سلامت مطرح شد. این مفهوم بیشتر با اتوماسیون، تبادل الکترونیک داده و ایجاد زیرساختهای پایه فناوری اطلاعات شناخته میشود. سازمان جهانی بهداشت (WHO)، سلامت الکترونیک را بهعنوان استفاده از فناوری اطلاعات و ارتباطات برای حمایت از سلامت تعریف میکند.
ویژگیهای اصلی eHealth:
- دیجیتالیسازی اسناد و اطلاعات (EMR/EHR)
- اتصال و تبادل اطلاعات میان سطوح مختلف ارائه خدمت (HIE، پرونده الکترونیک)
- اتوماسیون فرایندهای کلینیکی و اداری
- تمرکز بر سازمانهای سلامت (بیمارستانها، کلینیکها، آزمایشگاهها)
- ساختار نسبتاً خطی و مرکزگرا
در eHealth، بیمار بیشتر دریافتکننده منفعل خدمات است و نقش اصلی در دست نظام سلامت، ارائهدهندگان و سیستمهای ثبت اطلاعات است.
1) تعریف سلامت دیجیتال یا رقومی (Digital Health)
سلامت دیجیتال مفهومی جدیدتر است که از حدود سال ۲۰۱۵ بهطور رسمی وارد ادبیات WHO، FDA و OECD شد. این مفهوم چتر گستردهتری نسبت به سلامت الکترونیک دارد و به تلفیق فناوریهای پیشرفته استخراج داده، هوش مصنوعی، اینترنت اشیای پزشکی و حتی علوم رفتاری با نظام سلامت اشاره میکند. سلامت دیجیتال از مرز «دیجیتالیکردن نظام سلامت» عبور کرده و وارد «تحول دیجیتال سلامت» میشود.
ویژگیهای اصلی Digital Health:
- فناوریمحور و دادهمحور: شامل هوش مصنوعی، یادگیری ماشین، دیجیتال بایومارکرها، Digital Twin
- اکوسیستممحور: بیمار، شهروند، شرکتهای دیجیتال، اپلیکیشنها، دستگاههای پوشیدنی
- خودمراقبتی فعال و مشارکت شهروند در تولید داده
- مستقل از مکان و سازمان، مبتنی بر ابزارهای همراه و فضای ابری
- پشتیبانی از تصمیمگیری بالینی، پیشبینی و شخصیسازی خدمات
- یکپارچی میان علوم داده و علوم پزشکی
اگر eHealth برای زمان پرونده الکترونیک سلامت تعریف شده بود، Digital Health برای عصر اینترنت اشیای پزشکی و هوش مصنوعی است.
۳. تفاوتهای بنیادین سلامت الکترونیک و سلامت دیجیتال
الف) سطح بلوغ فنآوری
|
سلامت الکترونیک
|
سلامت دیجیتال
|
|
اتوماسیون و ثبت اطلاعات
|
هوشمندسازی، پیشبینی و شخصیسازی
|
|
سیستمهای سازمانی
|
اکوسیستمهای باز و قابل گسترش
|
|
ثبت دادهها
|
تحلیل، یادگیری و تولید ارزش از دادهها
|
ب) محوریت سیستم در برابر محوریت فرد
- eHealth ← سازمانمحور
- Digital Health ← بیمار/شهروند محور
درDigital Health، شهروند تولیدکننده داده (data generator) است؛ مانند قابل استفاده دوباره (Re-usable Data) از ساعتهای هوشمند، اپهای سلامت و حسگرهای خانگی. این مفهوم یکی از ستونهای اصلی سلامت دیجیتال و «تحلیل مداوم دادههای مبتنی بر رفتار و فیزیولوژی شهروند» است:
- این دادهها بهطور مداوم و خودکار توسط حسگرها تولید میشود،
- در قالب استاندارد و قابلخواندن ذخیره میشود،
- میتواند در سناریوهای متعدد دوباره مصرف شود (از سلامت فردی تا پژوهش و تصمیمسازی)،
- مستقل از هدف اولیه جمعآوری، ارزش کاربردی جدید تولید میکند.
ج) ماهیت خدمات
- eHealth بیشتر بر کارآیی سیستمهای موجود تمرکز دارد.
- Digital Health بر خلق مدلهای جدید ارائه خدمات مانند Tele-ICU، Hospital-at-Home و مراقبت پیوسته مبتنی بر حسگرها.
د) گستره فنآوری
سلامت الکترونیک عمدتاً شامل: EHR، PACS، LIS، HIS، HIE، دوراپزشکی کلاسیک
سلامت دیجیتال شامل: AI، IoT، mHealth، Digital Therapeutics، Remote Monitoring، Genomic Data Integration و Predictive Analytics
4) سلامت دیجیتال: ادامه تکامل طبیعی سلامت الکترونیک
در ادبیات WHO وOECD، سلامت دیجیتال نه مخالف eHealth و نه جایگزین آن است؛ بلکه مرحله بالاتری از بلوغ فناوری است و eHealth زیرساخت و پیشنیاز Digital Health است؛ مانند اینکه سیستم بانکی الکترونیک زیرساختی است برای فینتک.
5) پیامدهای سیاستگذاری
این تفاوتها در طراحی استراتژیهای ملی اهمیت حیاتی دارد.
در سطح سلامت الکترونیک:
- استانداردسازی داده (FHIR، SNOMED CT، LOINC و...
- ایجاد سامانههای هویتی نظام سلامت (MPI)
- یکپارچهسازی نظام ارائه خدمت
در سطح سلامت دیجیتال:
- ایجاد چارچوبهای تنظیمگری برای هوش مصنوعی در سلامت
- تنظیمگری پلتفرمهای سلامت همراه
- مقررات دادههای تولیدشده توسط شهروند
- نظام ارزیابی Digital Therapeutics
- قوانین اخلاقی و حاکمیت الگوریتمها
6) جمعبندی
سلامت الکترونیک پایهای برای دیجیتالیسازی نظام سلامت است، اما سلامت دیجیتال مرحلهای بالاتر و مبتنی بر تحول فناورانه، تولید داده از سوی شهروندان، و هوشمندسازی نظام مراقبت سلامت است. تفاوت این دو در سطح فناوری، مدل ارائه خدمت، نقش داده، و جایگاه شهروند کاملاً آشکار است. فهم این مرزبندی برای طراحی برنامههای ملی تحول دیجیتال، استانداردهای فنی، و تنظیمگری ضروری است.
منابع مورد استفاده در این نوشتار
- World Health Organization – WHO Digital Health Strategy
- WHO eHealth Report (Global Observatory for eHealth)
- OECD – Digital Health Overview
- FDA – Digital Health Center of Excellence
- HIMSS – Definition of Digital Health
- ISO/TR 14639 – Capacity-based eHealth architecture
- European Commission – eHealth Policy